Wenn Sie Fragen haben oder etwas teilen möchten, können Sie gerne unserer Facebook-Gruppe beitreten
Was verursacht trockene Augen? In diesem Artikel werden wir diese zentrale Frage ausführlich behandeln. Trockene Augen sind eine häufige und zunehmend verbreitete Erkrankung, die Millionen von Menschen weltweit betrifft und Beschwerden, Sehstörungen und sogar langfristige Komplikationen verursacht. Das Verständnis der Ursachen — von Infektionen, Umweltfaktoren und der Nutzung digitaler Geräte bis hin zu hormonellen Veränderungen und systemischen Erkrankungen — ist entscheidend für eine effektive Behandlung. Dieser umfassende Leitfaden untersucht die führenden Ursachen von trockenen Augen, die wichtigsten Symptome und die modernsten Behandlungen, und bietet Ihnen das Wissen, das Sie für eine langfristige Linderung und die Verbesserung der Augengesundheit benötigen.
Trockene Augen: Ursachen, Behandlungen und langfristige Linderung
Einführung: Warum trockene Augen ein wachsendes Problem sind
Trockene Augen, offiziell bekannt als Syndrom des trockenen Auges (DES) oder Keratokonjunktivitis sicca (KCS), sind eine weitverbreitete Augenerkrankung, die Millionen von Menschen weltweit betrifft. Diese Erkrankung ist gekennzeichnet durch eine unzureichende Tränenproduktion oder übermäßige Tränenverdunstung, was zu Beschwerden, Sehstörungen und in schweren Fällen zu Schäden an der Augenoberfläche führt. Obwohl es früher als geringfügige Reizung galt, positioniert die zunehmende Verbreitung dieser Erkrankung sie als ernsthaftes Problem der öffentlichen Gesundheit, insbesondere in modernen, technologisch fortgeschrittenen Gesellschaften.
Die Nutzung digitaler Geräte, die zunehmende Umweltverschmutzung und veränderte Lebensgewohnheiten erhöhen die Häufigkeit von trockenen Augen. Längere Bildschirmnutzung führt zu weniger Blinzeln, während der Aufenthalt in klimatisierten Umgebungen und die städtische Luftverschmutzung die Tränenverdunstung verstärken. In Kombination mit einer alternden Bevölkerung und einer Zunahme von Autoimmun- und Stoffwechselerkrankungen tritt das Syndrom des trockenen Auges häufiger auf denn je. Dennoch reichen die Folgen weit über körperliche Beschwerden hinaus. Diese Erkrankung beeinträchtigt die Lebensqualität, Produktivität und das emotionale Wohlbefinden und stellt ein vielschichtiges Gesundheitsproblem dar.
Das Verständnis der zugrunde liegenden Ursachen und der wirksamen Behandlungen für trockene Augen ist entscheidend, um dieses wachsende Problem zu bewältigen. Diese Erkrankung ist nicht nur ein Symptom, sondern oft ein Indikator für umfassendere systemische Gesundheitsprobleme wie Autoimmunerkrankungen, hormonelle Ungleichgewichte und sogar Infektionen. Dieser Beitrag bietet einen umfassenden Überblick über trockene Augen, indem er die anatomischen Grundlagen, Ursachen, Symptome, Komplikationen und Behandlungsmöglichkeiten untersucht. Durch evidenzbasierte Analysen und aktuelle Forschung soll dieser Leitfaden Patienten und Fachkräften die nötigen Kenntnisse vermitteln, um trockene Augen effektiv zu behandeln und vorzubeugen.
Anatomie der Tränenproduktion und der Befeuchtung der Augen
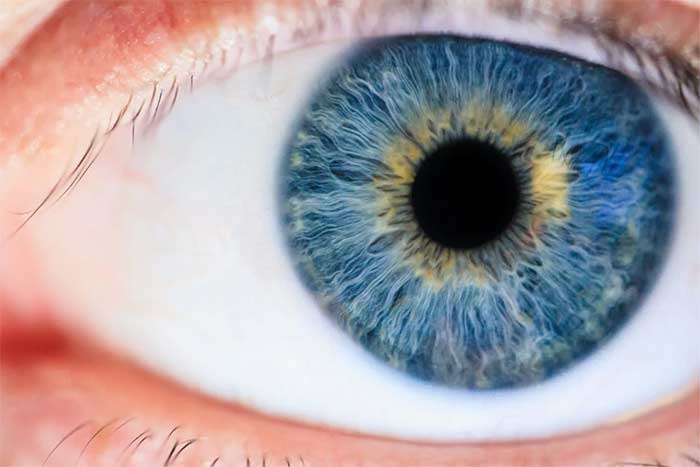
Das menschliche Auge ist auf ein empfindliches Gleichgewicht von Tränenproduktion und -verteilung angewiesen, um seine Gesundheit und Funktionalität zu erhalten. Der Tränenfilm, eine komplexe und dynamische Struktur, spielt eine Schlüsselrolle beim Schutz der Augenoberfläche, der Schmierung und der Aufrechterhaltung einer klaren Sicht. Das Verständnis der Anatomie und Funktion dieses Systems ist entscheidend, um die Mechanismen hinter trockenen Augen zu verstehen.
Der Tränenfilm besteht aus drei Schichten: einer Lipidschicht, einer wässrigen Schicht und einer Muzinschicht. Jede Schicht erfüllt eine einzigartige Funktion. Die äußerste Lipidschicht, produziert von den Meibom-Drüsen in den Lidern, verhindert die Verdunstung der Tränen und stabilisiert den Tränenfilm. Darunter liegt die wässrige Schicht, die von den Tränendrüsen abgesondert wird und für Hydratation, Nährstoffzufuhr und die Entfernung von Schadstoffen sorgt. Die innerste Muzinschicht, die von Becherzellen in der Bindehaut produziert wird, sorgt für eine gleichmäßige Verteilung der Tränen auf der Augenoberfläche, indem sie die Oberflächenspannung reduziert.
Die Tränendrüsen, die sich im oberen äußeren Bereich jeder Augenhöhle befinden, sind hauptsächlich für die Produktion der wässrigen Komponente des Tränenfilms verantwortlich. Diese Drüsen arbeiten mit unterstützenden Tränendrüsen und anderen Strukturen wie den Meibom-Drüsen zusammen, um einen stabilen und funktionellen Tränenfilm zu gewährleisten. Die Funktion dieser Drüsen wird durch hormonelle, neurologische und ökologische Faktoren beeinflusst. Eine Störung eines dieser Komponenten – sei es durch Entzündung, Drüsendysfunktion oder systemische Erkrankungen – kann den Tränenfilm beeinträchtigen und zu Symptomen trockener Augen führen.
Häufige Ursachen für trockene Augen
Die Ursachen für trockene Augen sind multifaktoriell und umfassen Umwelt-, physiologische und systemische Einflüsse. Umweltfaktoren wie niedrige Luftfeuchtigkeit, Wind und längere Exposition gegenüber Klimaanlagen sind bedeutende Auslöser. Die Nutzung digitaler Geräte ist eine führende moderne Ursache, da längere Bildschirmzeiten die Blinzelfrequenz verringern, die Tränenverteilung stören und die Verdunstung erhöhen.
Altersbedingte Veränderungen der Tränenproduktion sind ein weiterer wichtiger Faktor. Die Tränenproduktion nimmt mit dem Alter natürlicherweise ab, insbesondere nach dem 50. Lebensjahr, wobei Frauen aufgrund hormoneller Veränderungen in den Wechseljahren unverhältnismäßig betroffen sind. Einige Medikamente, darunter Antihistaminika, Antidepressiva und Diuretika, können die Tränenproduktion zusätzlich verringern oder die Zusammensetzung des Tränenfilms verändern.
Systemische Gesundheitszustände wie Lyme-Borreliose (Borrelia), Sjögren-Syndrom, rheumatoide Arthritis und Diabetes verursachen häufig chronische Entzündungen oder Drüsendysfunktionen, die zu trockenen Augen führen. Das Sjögren-Syndrom ist insbesondere eine Hauptursache für schwere Keratokonjunktivitis sicca aufgrund der Autoimmunreaktion gegen Tränen- und Speicheldrüsen. Lyme-Borreliose kann durch andere Mechanismen zu mäßig trockenen Augen führen. Das Verständnis dieser Ursachen ist entscheidend für eine gezielte Behandlung.
Infektiöse Ursachen für trockene Augen: Untersuchung von bakteriellen, viralen und spirochätenbedingten Zusammenhängen
Trockene Augen sind ein häufiges Leiden, das viele Menschen mit Faktoren wie langer Bildschirmzeit, Alterung oder Autoimmunerkrankungen verbinden. Doch auch Infektionen können eine bedeutende Rolle bei der Entstehung oder Verschlimmerung des Syndroms trockener Augen spielen. Das Verständnis der infektiösen Ursachen trockener Augen erweitert nicht nur die diagnostischen Möglichkeiten, sondern hilft auch bei der Entwicklung effektiverer Behandlungsstrategien. Betrachten wir genauer die bakteriellen, viralen und spirochätenbedingten Zusammenhänge mit trockenen Augen und deren Auswirkungen auf die Augengesundheit.
Spirochätenbedingte Zusammenhänge mit trockenen Augen: Borrelia burgdorferi und Lyme-Borreliose
Spirochäten, eine einzigartige Klasse spiralförmiger Bakterien, können systemische Auswirkungen haben, die die Augengesundheit beeinträchtigen. Borrelia burgdorferi, das Bakterium, das für Lyme-Borreliose verantwortlich ist, gehört zu den bekanntesten Spirochäten, die mit Augenproblemen in Verbindung gebracht werden. Lyme-Borreliose, insbesondere in ihrer chronischen Form, kann Autoimmunreaktionen und systemische Entzündungen auslösen, die die Tränendrüsen schädigen. Diese Drüsen sind entscheidend für die Produktion der wässrigen Schicht des Tränenfilms, und wenn sie beschädigt sind, tragen sie zu Symptomen trockener Augen bei.
Darüber hinaus kann chronische Lyme-Borreliose zu einer Reihe von Augen-Manifestationen führen, darunter Lichtempfindlichkeit, verschwommenes Sehen und Trockenheit.
Virale Verbindungen: Herpes-simplex-Virus und Varizella-Zoster-Virus
Viren sind ein weiterer Hauptfaktor für infektiöse Ursachen trockener Augen, insbesondere Herpes-simplex-Virus (HSV) und Varizella-Zoster-Virus (VZV). Diese Viren können die Augenoberfläche direkt angreifen oder die Nervenbahnen stören, die für die Tränenproduktion zuständig sind.
Bakterielle Ursachen: Die Rolle von Chlamydia trachomatis und Staphylococcus aureus
Bakterielle Infektionen tragen ebenfalls zu trockenen Augen bei.
Diagnostische und therapeutische Ansätze für infektiöses trockenes Auge
Die Behandlung von trockenen Augen, die durch Infektionen verursacht werden, erfordert.
Die Notwendigkeit von Aufklärung und umfassender Pflege
Wenn Sie anhaltende Symptome trockener Augen haben.
Autoimmun- und systemische Erkrankungen im Zusammenhang mit trockenen Augen: Ein umfassender Überblick
Das Syndrom des trockenen Auges ist eine komplexe Erkrankung mit verschiedenen Ursachen – von Umwelt- und Lebensstilfaktoren bis hin zu systemischen Gesundheitsproblemen. Zu den bedeutendsten Auslösern schwerer und persistierender Symptome gehören Autoimmun- und systemische Erkrankungen, die durch Mechanismen von systemischer Entzündung und metabolischer Dysfunktion die normale Tränenproduktion und Stabilität des Tränenfilms beeinträchtigen. Das Verständnis dieser Zusammenhänge ist entscheidend für eine genaue Diagnose und effektive Behandlung.
Autoimmunerkrankungen als Ursache für schweres Syndrom des trockenen Auges
Autoimmunerkrankungen sind eine Hauptursache für das Syndrom des trockenen Auges, wobei das Sjögren-Syndrom ein klassisches Beispiel darstellt. Diese chronische Autoimmunerkrankung ist durch eine immunvermittelte Zerstörung der Tränen- und Speicheldrüsen gekennzeichnet, was zu einer erheblich reduzierten Produktion von Tränen und Speichel führt. Die okulare Manifestation des Sjögren-Syndroms, einschließlich starker Trockenheit, Reizungen und des Gefühls von Sandkörnern, ist auf eine unzureichende Sekretion der wässrigen Komponente des Tränenfilms zurückzuführen. Mit der Zeit können diese Symptome zu Komplikationen wie Hornhautabschürfungen, Infektionen und in schweren Fällen zu Sehschäden führen. Der systemische Charakter der Erkrankung erschwert das Bild zusätzlich mit Symptomen wie Müdigkeit, Gelenkschmerzen und Trockenheit anderer Schleimhäute, was eine frühzeitige Erkennung und Diagnose entscheidend macht.
Andere Autoimmunerkrankungen wie systemischer Lupus erythematodes und rheumatoide Arthritis tragen ebenfalls durch entzündliche Mechanismen zu trockenen Augen bei, die die okulären Strukturen schädigen. Bei Lupus kann die systemische Entzündung die Tränendrüsen, die Bindehaut und das Hornhautepithel beeinträchtigen, was zu chronischer Trockenheit und Lichtempfindlichkeit führt. Ebenso können bei rheumatoider Arthritis Augensymptome durch direkte entzündliche Schädigung oder als Manifestation eines sekundären Sjögren-Syndroms auftreten. In beiden Fällen stört die Überaktivität des Immunsystems das empfindliche Gleichgewicht, das für die Aufrechterhaltung eines stabilen und funktionellen Tränenfilms erforderlich ist, und erhöht die Schwere der Erkrankung.
Metabolische und hormonelle Störungen: Die versteckten Ursachen für trockene Augen
Neben Autoimmunerkrankungen spielen systemische metabolische und hormonelle Störungen eine bedeutende Rolle bei der Entstehung von trockenen Augen. Diabetes mellitus, eine weitverbreitete Stoffwechselerkrankung, ist ein bemerkenswertes Beispiel. Die chronische Hyperglykämie bei unkontrolliertem Diabetes beeinträchtigt die Tränendrüsen und die sensorischen Nerven, die die Tränenproduktion regulieren. Diabetische Neuropathie verschärft das Problem zusätzlich, da sie die Rückkopplung stört, die für die normale Tränensekretion erforderlich ist, was zu einer Instabilität des Tränenfilms und erhöhter Verdunstung führt. Die Auswirkungen von Diabetes auf die Augengesundheit sind vielschichtig und führen oft zu einer Kombination von trockenen Augen und anderen Komplikationen wie Retinopathie, was die Notwendigkeit eines ganzheitlichen Krankheitsmanagements unterstreicht.
Eine Schilddrüsenfunktionsstörung, insbesondere Hypothyreose, ist eine weitere systemische Erkrankung, die häufig mit trockenen Augen verbunden ist. Schilddrüsenhormone spielen eine entscheidende Rolle bei der Aufrechterhaltung der Funktion der Tränendrüsen, und ihr Mangel kann zu einer verminderten Tränenproduktion und Veränderungen der Zusammensetzung des Tränenfilms führen. Patienten mit Hypothyreose leiden häufig unter zusätzlichen Augenproblemen wie einer Dysfunktion der Meibom-Drüsen, die die Lipidschicht des Tränenfilms beeinträchtigt und die Verdunstung verstärkt. Im Gegensatz dazu können bei Hyperthyreose, insbesondere bei der endokrinen Orbitopathie (Morbus Basedow), Entzündungen der Augenoberfläche und Trockenheit auftreten, was das klinische Bild zusätzlich verkompliziert.
Management von trockenen Augen im Kontext systemischer Erkrankungen
Die effektive Behandlung des Syndroms des trockenen Auges im Kontext von Autoimmun- und systemischen Erkrankungen erfordert einen integrierten Ansatz, der sowohl die zugrunde liegende systemische Erkrankung als auch die okulären Symptome adressiert. Die Kontrolle der systemischen Entzündung bei Autoimmunerkrankungen durch immunsuppressive Therapien wie Kortikosteroide oder biologische Wirkstoffe ist oft notwendig, um weiteren Schaden an den Tränendrüsen und anderen betroffenen Geweben zu verhindern. Bei Stoffwechselerkrankungen wie Diabetes ist eine optimale glykämische Kontrolle entscheidend, um Schäden an Nerven und Drüsen zu reduzieren, die an der Tränenproduktion beteiligt sind. Ebenso ist die Wiederherstellung des Hormonhaushalts bei Schilddrüsenfunktionsstörungen entscheidend für die Stabilisierung der Tränenproduktion und die Verbesserung der allgemeinen Augengesundheit.
Neben der Behandlung der systemischen Erkrankung sind gezielte okulare Therapien unerlässlich, um Symptome zu lindern und die Lebensqualität zu verbessern. Künstliche Tränen und befeuchtende Gele können sofortige Linderung verschaffen, während entzündungshemmende Augentropfen wie Ciclosporin oder Lifitegrast helfen können, Entzündungen der Augenoberfläche zu reduzieren. Bei Patienten mit erheblichem Tränenverlust können fortschrittlichere Interventionen wie punktuelle Okklusion oder spezialisierte therapeutische Linsen erforderlich sein, um die Tränenretention zu verbessern und die Hornhautoberfläche zu schützen.
Verbindung zwischen systemischer Gesundheit und Augenpflege
Die Verbindung zwischen Autoimmun- und systemischen Erkrankungen und dem Syndrom des trockenen Auges verdeutlicht die komplexen Wechselwirkungen zwischen der systemischen Gesundheit und dem Wohlbefinden der Augen. Die Anerkennung des systemischen Ursprungs von Symptomen des trockenen Auges ist entscheidend für eine rechtzeitige Diagnose und umfassende Pflege. Durch die Behandlung der zugrunde liegenden Ursachen zusammen mit der symptomatischen Therapie können Kliniker die Ergebnisse erheblich verbessern, Komplikationen vermeiden und die Lebensqualität der betroffenen Personen steigern.
Für Patienten, die unter anhaltenden trockenen Augen im Kontext einer systemischen Erkrankung leiden, ist die Konsultation eines multidisziplinären Teams, bestehend aus Augenärzten und Spezialisten für systemische Erkrankungen, von entscheidender Bedeutung. Ein solcher kooperativer Ansatz ermöglicht eine angemessene Behandlung sowohl der okulären als auch der systemischen Aspekte der Erkrankung und fördert einen ganzheitlichen Behandlungsansatz sowie eine bessere Prognose für die langfristige Augengesundheit und das systemische Wohlbefinden.
Wenn Autoimmunerkrankungen ausgeschlossen sind: Untersuchung verschiedener infektiöser Ursachen für trockene Augen
Wenn Autoimmunerkrankungen als Ursache für trockene Augen ausgeschlossen werden, ist es unerlässlich, infektiöse Ätiologien in Betracht zu ziehen. Diese können von bakteriellen und viralen Infektionen bis zu spirochätenbedingten Erkrankungen reichen, die jeweils einzigartige Mechanismen haben, die zur Augentrockenheit beitragen. Unter diesen verdienen Infektionen, die durch Borrelia-Arten verursacht werden, besondere Aufmerksamkeit aufgrund ihrer Vielfalt und geografischen Variabilität, die die Diagnose und Behandlung erheblich beeinflussen. Dies gilt besonders für Europa, wo mehrere Borrelia-Arten endemisch sind, aber in der klinischen Praxis oft unterschätzt werden.
Spirochäteninfektionen: Das breite Spektrum von Borrelia-Arten
Borrelia-Arten sind eine Gattung von Spirochäten – spiralförmigen Bakterien, die Lyme-Borreliose und Rückfallfieber verursachen. Während Borrelia burgdorferi sensu stricto, der Hauptauslöser der Lyme-Borreliose in Nordamerika, der bekannteste Typ ist, ist das Spektrum der Borrelia-Infektionen in Europa vielfältiger. Mehrere Borrelia-Arten, darunter Borrelia garinii, Borrelia afzelii und Borrelia bavariensis, sind in Europa weit verbreitet und führen zu unterschiedlichen klinischen Manifestationen der Lyme-Borreliose.
Augenmanifestationen europäischer Borrelia-Arten
Jede Borrelia-Art kann die Augen auf unterschiedliche Weise betreffen:
- Borrelia garinii ist hauptsächlich mit der neurologischen Lyme-Borreliose verbunden und kann zu neuro-ophthalmologischen Komplikationen führen, einschließlich einer Entzündung des Sehnervs, die indirekt die Tränenproduktion beeinträchtigen kann.
- Borrelia afzelii bevorzugt dermatologische Manifestationen, kann aber ebenfalls systemische Entzündungen verursachen, die die Tränendrüsen und die Augenoberfläche betreffen.
- Borrelia bavariensis, nahe verwandt mit B. garinii, wird zunehmend als Verursacher neuro-ophthalmologischer Syndrome erkannt, die Symptome trockener Augen aufgrund von Nervenentzündungen einschließen können.
Diese Arten können systemische Immunreaktionen auslösen, die die Tränendrüsen beeinträchtigen oder Nerven schädigen, die für die Tränenproduktion verantwortlich sind. In einigen Fällen kann die Entzündung Autoimmunerkrankungen wie das Sjögren-Syndrom imitieren, was zu diagnostischen Schwierigkeiten führt.
Bakterielle Infektionen außerhalb der Spirochäten
Potenzielle bakterielle Ursachen des Syndroms des trockenen Auges gehen über Borrelia-Arten hinaus. Chronische bakterielle Infektionen der Augenoberfläche, wie solche, die durch Staphylococcus aureus, Staphylococcus epidermidis oder Propionibacterium acnes verursacht werden, können zu einer Dysfunktion der Meibom-Drüsen führen, was die Lipidschicht des Tränenfilms beeinträchtigt und die Verdunstung erhöht.
Systemische bakterielle Infektionen, einschließlich Chlamydia trachomatis (verursacht Trachom) und Neisseria gonorrhoeae, können schwerwiegende okulare Folgen haben. Diese Erreger können Vernarbungen der Bindehaut und Entzündungen verursachen, die die Tränenproduktion stören. Darüber hinaus können seltene bakterielle Infektionen wie Treponema pallidum (Syphilis) und Mycobacterium tuberculosis als Augenentzündungen auftreten, die indirekt zu trockenen Augen beitragen.
Virale und Pilzinfektionen bei trockenen Augen
Virale Infektionen wie das Herpes-simplex-Virus (HSV) und das Varizella-Zoster-Virus (VZV) sind gut etablierte Ursachen für trockene Augen. Beide Viren können die Hornhautnerven schädigen, was zu einer gestörten reflektorischen Tränenproduktion führt. Ebenso führen Adenoviren, die epidemische Keratokonjunktivitis verursachen, oft zu chronischer Instabilität des Tränenfilms und Reizungen der Augenoberfläche, selbst nach Abklingen der Infektion.
Pilzinfektionen, obwohl seltener, können ebenfalls zum Syndrom des trockenen Auges beitragen, insbesondere bei immungeschwächten Personen. Candida, Aspergillus und Fusarium können die Augenoberfläche schädigen und chronische Entzündungen verursachen, die den Tränenfilm weiter destabilisieren.
Die Bedeutung einer umfassenden Diagnose
Wenn Autoimmunerkrankungen ausgeschlossen sind, müssen mögliche infektiöse Ursachen für das Syndrom des trockenen Auges sorgfältig untersucht werden. In Regionen wie Europa, wo mehrere Borrelia-Arten endemisch sind, sollten Kliniker bei Patienten mit ungeklärten Augensymptomen, insbesondere bei einer Vorgeschichte von Zeckenbissen, eine hohe Aufmerksamkeit für Lyme-Borreliose haben.
Diagnostische Ansätze sollten beinhalten:
- Serologische Tests für Lyme-Borreliose, wobei sichergestellt wird, dass die Tests empfindlich gegenüber verschiedenen Borrelia-Arten sind.
- Polymerase-Kettenreaktion (PCR) zum Nachweis spezifischer Borrelia-DNA im Blut oder in Augenproben.
- Kulturen von der Augenoberfläche zur Identifizierung bakterieller oder pilzlicher Erreger.
- Bildgebende Verfahren zur Bewertung struktureller Schäden der Tränen- oder Meibom-Drüsen.
Die klinische Anamnese ist von entscheidender Bedeutung, insbesondere Informationen zu Zeckenexposition, Reisen in endemische Gebiete oder systemische Symptome, die auf Lyme-Borreliose oder andere Infektionen hinweisen.
Pathogenspezifische Behandlungsstrategien
Eine effektive Behandlung hängt von der Identifizierung des zugrunde liegenden Erregers ab. Bei Spirochäteninfektionen, verursacht durch Borrelia-Arten, werden häufig systemische Antibiotika wie Doxycyclin oder Amoxicillin eingesetzt, die je nach Art und klinischer Manifestation angepasst werden. Neurologische oder schwere Augenbeteiligungen erfordern möglicherweise intravenöse Antibiotika wie Ceftriaxon.
Bei anderen bakteriellen Infektionen sind gezielte Antibiotika, lokal oder systemisch verabreicht, notwendig. Virale Infektionen können antivirale Mittel wie Aciclovir erfordern, während Pilzinfektionen oft mit Antimykotika wie Natamycin oder Fluconazol behandelt werden.
Unterstützende Therapien, darunter künstliche Tränen, entzündungshemmende Augentropfen und warme Kompressen, können Symptome lindern und die Wiederherstellung der Augenoberfläche fördern. Bei schwerer Instabilität des Tränenfilms können fortgeschrittene Behandlungen wie punktuelle Okklusion notwendig sein.
Erweiterung des diagnostischen Rahmens
Wenn Autoimmunerkrankungen ausgeschlossen sind, sollten infektiöse Ursachen gründlich untersucht werden, um das breite Spektrum von Erregern zu identifizieren, die zum Syndrom des trockenen Auges beitragen. In Europa, wo Borrelia-Arten außerhalb von B. burgdorferi verbreitet sind, müssen Kliniker die verschiedenen Augenmanifestationen dieser Erreger kennen. Durch die Anwendung eines umfassenden diagnostischen Ansatzes, der bakterielle, virale, pilzliche und spirochätenbedingte Infektionen berücksichtigt, können Gesundheitsfachkräfte präzisere Diagnosen und effektivere Behandlungen erzielen, wodurch die Ergebnisse für Patienten mit komplexen oder persistierenden Symptomen trockener Augen verbessert werden.
Technologische und lebensstilbedingte Faktoren bei trockenen Augen: Moderne Herausforderungen für die Augengesundheit
Die rasante technologische Entwicklung und die Anforderungen des modernen Lebensstils haben erhebliche Veränderungen im Umgang der Menschen mit ihrer Umwelt bewirkt, insbesondere im Hinblick auf digitale Bildschirme und klimatisierte Innenräume. Diese Veränderungen tragen zu einem starken Anstieg der Fälle des Syndroms des trockenen Auges bei – einer Erkrankung, die mittlerweile als ernstes Problem der öffentlichen Gesundheit anerkannt wird. Das Verständnis, wie Technologie- und Lebensstilfaktoren dieses Leiden verschärfen, ist entscheidend für die Entwicklung wirksamer Präventions- und Behandlungsstrategien.
Digitale Augenbelastung und Blinzelfrequenz
Einer der bedeutendsten Lebensstilfaktoren, die zum Syndrom des trockenen Auges beitragen, ist die intensive Nutzung digitaler Geräte – ein Phänomen, das als digitale Augenbelastung oder Computer-Vision-Syndrom bekannt ist. Wenn Menschen sich intensiv auf Bildschirme konzentrieren – sei es für Arbeit, Unterhaltung oder Kommunikation – reduziert sich die natürliche Blinzelfrequenz um bis zu 60 %. Diese Reduktion des Blinzelns stört die normale Verteilung der Tränen auf der Augenoberfläche, was zu einer ungleichmäßigen Abdeckung des Tränenfilms und erhöhter Verdunstung führt.
Diese verminderte Schmierung führt zu häufigen Symptomen wie Trockenheit, Sandkorngefühl, Rötung und müden Augen. Im Laufe der Zeit kann die chronische Reduktion der Blinzelfrequenz bei der Bildschirmarbeit den Tränenfilm destabilisieren, wodurch Beschwerden verstärkt und möglicherweise schwerere Ausprägungen des Syndroms des trockenen Auges verursacht werden.
Einfluss der Umwelt auf die Stabilität des Tränenfilms
Umweltfaktoren, die dem modernen Lebensstil innewohnen, spielen ebenfalls eine entscheidende Rolle bei der zunehmenden Häufigkeit des Syndroms des trockenen Auges. Kontrollierte Innenräume, typisch für Arbeitsplätze und Wohnungen, sind oft durch Klimaanlagen, Heizsysteme und niedrige Luftfeuchtigkeit gekennzeichnet. Diese Bedingungen beschleunigen die Verdunstung der Tränen, stören das empfindliche Gleichgewicht des Tränenfilms und führen zu Trockenheit und Reizungen.
Städtische Bedingungen schaffen zusätzliche Herausforderungen durch die Exposition gegenüber Luftverschmutzung und Feinstaubpartikeln, die die Augenoberfläche reizen und Entzündungen verursachen. Allergene, Rauch und industrielle Schadstoffe tragen zur Instabilität des Tränenfilms bei und verstärken die Symptome bei Menschen, die zu trockenen Augen neigen. Zusammen schaffen diese Faktoren eine ungünstige Umgebung für die Aufrechterhaltung der Augenbefeuchtung und der Oberflächenintegrität.
Strategien zur Reduzierung von technologie- und lebensstilbedingten trockenen Augen
Die Bewältigung der Auswirkungen von Technologie und Lebensstil auf das Syndrom des trockenen Auges erfordert eine Kombination aus Verhaltensänderungen und Umweltanpassungen. Ein effektiver Ansatz ist die Einhaltung der 20-20-20-Regel, bei der alle 20 Minuten eine 20-sekündige Pause eingelegt wird, während der man auf einen 20 Fuß (ca. 6 Meter) entfernten Gegenstand schaut. Diese einfache Praxis kann helfen, die Blinzelfrequenz aufrechtzuerhalten und die digitale Augenbelastung zu reduzieren.
Die Optimierung der Bildschirmergonomie, z. B. durch Positionierung der Monitore auf Augenhöhe und ausreichende Beleuchtung zur Reduzierung von Blendungen, kann ebenfalls dazu beitragen, die Augenbelastung erheblich zu verringern. Die Verbesserung der Luftqualität in Innenräumen durch die Verwendung von Luftbefeuchtern, das Vermeiden direkter Luftströme von Ventilatoren oder Klimaanlagen und die Reduzierung der Schadstoffexposition kann helfen, die Stabilität des Tränenfilms zu bewahren.
Für Menschen mit ausgeprägten Symptomen können feuchtigkeitsspendende Augentropfen oder künstliche Tränen sofortige Linderung verschaffen, indem sie den Tränenfilm ergänzen. Diese Maßnahmen sollten jedoch durch Änderungen der Lebensgewohnheiten ergänzt werden, die zur Trockenheit der Augen beitragen.
Notwendigkeit von Aufklärung und Anpassung
Die Wechselwirkung zwischen Technologieeinsatz, Lebensstilfaktoren und Umwelteinflüssen hat ideale Bedingungen für die Entwicklung des Syndroms des trockenen Auges in der modernen Ära geschaffen. Durch das Erkennen dieser Ursachen und die Anwendung proaktiver Strategien können Menschen das Risiko chronischer Symptome verringern und die Gesundheit und Stabilität der Augenoberfläche erhalten. Mit der zunehmenden Rolle digitaler Geräte und kontrollierter Umgebungen im Alltag wird die Sensibilisierung und Förderung präventiver Maßnahmen entscheidend sein, um die Augengesundheit in der Zukunft zu schützen.
Hormonelle und metabolische Faktoren, die zum Syndrom des trockenen Auges beitragen
Hormonelle und metabolische Faktoren spielen eine entscheidende Rolle bei der Pathogenese des Syndroms des trockenen Auges, da sie häufig das empfindliche Gleichgewicht des Tränenfilms und seiner Komponenten beeinflussen. Diese Einflüsse sind besonders ausgeprägt bei bestimmten Bevölkerungsgruppen wie postmenopausalen Frauen und Menschen mit systemischen Stoffwechselerkrankungen. Das Verständnis der Mechanismen, durch die hormonelle Schwankungen und Stoffwechselstörungen die Tränenproduktion beeinflussen, ist entscheidend für die Entwicklung effektiver interdisziplinärer Behandlungsstrategien.
Hormonelle Schwankungen und geschlechtsspezifische Prädisposition
Hormonelle Veränderungen gehören zu den bedeutendsten Faktoren für das Syndrom des trockenen Auges, insbesondere bei Frauen. Die Tränen- und Meibom-Drüsen, die für die Produktion und Stabilität der Tränen verantwortlich sind, enthalten Rezeptoren für Sexualhormone wie Östrogene und Androgene. Diese Hormone regulieren die Sekretion der wässrigen und lipidischen Schicht des Tränenfilms, die beide für die Gesundheit der Augenoberfläche entscheidend sind.
Bei Frauen können Schwankungen der Östrogen- und Androgenspiegel während der Schwangerschaft, der Menopause und der Hormontherapie die Augengesundheit erheblich beeinflussen. Postmenopausale Frauen sind besonders anfällig für trockene Augen aufgrund sinkender Androgenspiegel, die eine Schlüsselrolle bei der Stimulierung der Lipidproduktion in den Meibom-Drüsen spielen. Ein Mangel an ausreichender Androgenaktivität beeinträchtigt die Lipidschicht, was zu erhöhter Verdunstung der Tränen und Symptomen wie Trockenheit und Reizungen führt.
Stoffwechselstörungen und ihre Auswirkungen auf die Tränenproduktion
Metabolische Erkrankungen wie Diabetes und das metabolische Syndrom sind bedeutende Faktoren für die Entwicklung des Syndroms des trockenen Auges. Chronische Hyperglykämie bei Diabetes führt zu mikrovaskulären Schäden und Neuropathie, die die Produktion der wässrigen Schicht der Tränen durch die Tränendrüsen beeinträchtigen. Darüber hinaus stört diabetische Neuropathie die nervliche Regulation des Tränenflusses, was zu Instabilität des Tränenfilms und erhöhter Verdunstung führt.
Die Notwendigkeit eines multidisziplinären Ansatzes
Eine effektive Behandlung des Syndroms des trockenen Auges im Zusammenhang mit hormonellen und metabolischen Faktoren erfordert die Zusammenarbeit von Augenärzten, Endokrinologen und anderen Spezialisten. Die Optimierung der Hormontherapie, die Kontrolle des Blutzuckerspiegels und die Wiederherstellung des Hormonhaushalts können den Zustand der Augen erheblich verbessern. Die Kombination dieser Maßnahmen mit lokalen Therapien wie feuchtigkeitsspendenden Tropfen und entzündungshemmenden Mitteln führt zu besseren Ergebnissen und einer höheren Lebensqualität.
Chronische Entzündung und Schädigung der Augenoberfläche
Trockene Augen sind im Wesentlichen mit einer chronischen, niedriggradigen Entzündung der Augenoberfläche verbunden. Dieser anhaltende Entzündungszustand schädigt die Epithelzellen der Hornhaut und der Bindehaut und beeinträchtigt deren Fähigkeit zur Regeneration. Das Ergebnis ist ein sich selbst erhaltender Kreislauf, bei dem die Entzündung die Trockenheit verstärkt, die wiederum weitere Entzündungen begünstigt.
Langfristige entzündliche Schädigungen können sich über die Hornhaut hinaus auf die Meibom-Drüsen ausbreiten und so die Instabilität des Tränenfilms verschärfen, indem die Lipidproduktion verringert wird. Dies führt zu einer beschleunigten Verdunstung der Tränen und erhöht die mechanische Reibung zwischen den Augenlidern und der Augenoberfläche, was die Symptome verstärkt und die Behandlung erschwert.
Psychologische Auswirkungen und Einfluss auf die Lebensqualität
Zusätzlich zu den körperlichen Folgen haben unbehandelte trockene Augen erhebliche Auswirkungen auf das psychische Wohlbefinden und die Lebensqualität. Chronische Symptome wie Brennen, Jucken und das Gefühl von Sandkörnern können grundlegende Aktivitäten wie Lesen, die Nutzung digitaler Geräte oder den Aufenthalt im Freien erschweren. Der ständige Unkomfort und die funktionellen Einschränkungen können zu Frustration und einem verringerten Gefühl der Unabhängigkeit führen.
Für viele Patienten ist die Belastung durch das Management des chronischen Syndroms des trockenen Auges – einschließlich der häufigen Verwendung von künstlichen Tränen, dem Vermeiden von Reizstoffen und dem Umgang mit Schüben – anstrengend. Dies kann zu erhöhtem Stress, Angstzuständen und sogar Depressionen führen. Die psychische Belastung ist besonders groß bei Menschen, deren Symptome ihre beruflichen oder sozialen Aktivitäten beeinträchtigen und es ihnen erschweren, sich zu konzentrieren, zu arbeiten oder Spaß zu haben.
Umgang mit Komplikationen: Ein ganzheitlicher Ansatz
Die Vorbeugung von Komplikationen bei unbehandelten trockenen Augen erfordert eine frühzeitige Erkennung und ein umfassendes Management. Die Behandlung der zugrunde liegenden Ursachen und die Linderung der Symptome können den Kreislauf von Entzündung und Schädigung unterbrechen und das Risiko langfristiger Folgen verringern. Dies umfasst nicht nur medizinische Interventionen wie künstliche Tränen, entzündungshemmende Medikamente oder punktuelle Okklusionen, sondern auch Anpassungen des Lebensstils zur Bewältigung ökologischer und verhaltensbezogener Faktoren.
Ebenso wichtig ist die Berücksichtigung der emotionalen und psychischen Aspekte des Lebens mit dem Syndrom des trockenen Auges. Die Aufklärung der Patienten über ihren Zustand, das Vermitteln von Zuversicht in Bezug auf Behandlungsmöglichkeiten und die Bereitstellung psychologischer Unterstützung können die Fähigkeit der Patienten verbessern, mit ihrer Erkrankung umzugehen und eine positive Lebensqualität aufrechtzuerhalten.
Die Bedeutung frühzeitiger Intervention
Das unbehandelte Syndrom des trockenen Auges ist alles andere als harmlos. Seine Komplikationen, die von Hornhautschäden und Sehstörungen bis zu wiederkehrenden Infektionen und psychischem Stress reichen, unterstreichen die Notwendigkeit einer rechtzeitigen und wirksamen Behandlung. Durch die Berücksichtigung sowohl der physischen als auch der emotionalen Dimensionen der Erkrankung können Kliniker nicht nur das Fortschreiten trockener Augen verhindern, sondern auch dazu beitragen, dass Patienten bessere langfristige Ergebnisse erzielen, ihr Sehvermögen bewahren und ihr allgemeines Wohlbefinden verbessern.
Die neuesten Fortschritte in der Diagnose von trockenen Augen: Eine Revolution in Präzision und Pflege
Die jüngsten technologischen Fortschritte haben eine neue Ära in der Diagnose und Behandlung des Syndroms des trockenen Auges eingeläutet, die beispiellose Präzision und personalisierte Ansätze bietet. Diese Innovationen verändern die Art und Weise, wie Kliniker den Zustand bewerten, seine Ursachen erkennen und die Behandlung an individuelle Patienten anpassen. Von fortschrittlichen Bildgebungstechniken bis hin zur Analyse von Biomarkern und künstlicher Intelligenz (KI) bieten moderne Werkzeuge tiefere Einblicke in das Syndrom des trockenen Auges und verbessern die Patientenergebnisse.
Fortschrittliche Bildgebungstechniken: Visualisierung der Augenoberfläche und Drüsen
Bildgebungstechnologien sind im Diagnoseprozess des Syndroms des trockenen Auges unverzichtbar geworden. In-vivo-Konfokalmikroskopie ermöglicht es Klinikern, die Augenoberfläche auf zellulärer Ebene zu untersuchen und detaillierte Informationen über die Gesundheit des Hornhautepithels, die Dichte der Nerven und Entzündungsmarker zu erhalten. Dieses Maß an Detailgenauigkeit ist entscheidend, um das Ausmaß von Schäden und Entzündungen bei chronischen Fällen von trockenen Augen zu verstehen.
Meibographie, ein weiteres revolutionäres Werkzeug, konzentriert sich speziell auf die Meibom-Drüsen, die die Lipidschicht des Tränenfilms produzieren. Durch die Visualisierung dieser Drüsen können Kliniker strukturelle Veränderungen, Blockaden oder Atrophien beurteilen, die zur Instabilität des Tränenfilms und zur erhöhten Verdunstung beitragen. Die Meibographie hat wesentlich zur Diagnose von Dysfunktionen der Meibom-Drüsen (MGD) beigetragen, einer führenden Ursache für das evaporative trockene Auge, was frühere und gezieltere Interventionen ermöglicht.
Diese Bildgebungsmethoden liefern objektive Daten, die die klinische Bewertung ergänzen, die Schwere der Erkrankung bestimmen und personalisierte Behandlungsstrategien leiten.
Biomarker-Analyse: Entschlüsselung der Zusammensetzung des Tränenfilms
Der Tränenfilm ist eine komplexe und dynamische Struktur, und seine Zusammensetzung liefert wertvolle Hinweise auf die zugrunde liegenden Mechanismen des Syndroms des trockenen Auges. Fortschritte in der Biomarker-Forschung eröffnen neue diagnostische Möglichkeiten, indem sie spezifische molekulare Signaturen identifizieren, die mit der Erkrankung in Verbindung stehen.
Entzündungszytokine wie Interleukin-1 (IL-1) und Tumornekrosefaktor-alpha (TNF-α) wurden in erhöhten Konzentrationen in den Tränen von Patienten mit trockenen Augen gefunden und dienen als Indikatoren für Entzündungen der Augenoberfläche. Ebenso werden Lipidprofile des Tränenfilms untersucht, um zwischen wasserdefizitärem und evaporativem trockenem Auge zu unterscheiden. Diese Biomarker verbessern nicht nur die diagnostische Genauigkeit, sondern ermöglichen auch die Überwachung des Krankheitsverlaufs und der Therapiewirksamkeit.
Geräte, die die Osmolarität der Tränen messen, ein Indikator für die Instabilität des Tränenfilms, sind bereits weit verbreitet in der klinischen Praxis. Erhöhte Tränenosmolalität korreliert stark mit der Schwere des trockenen Auges und liefert einen objektiven Messwert, der symptomatische Bewertungen ergänzt. Zukünftige Innovationen in der Tränenanalyse könnten Multiplex-Plattformen umfassen, die verschiedene Biomarker gleichzeitig nachweisen und so ein umfassendes Profil der individuellen Tränenzusammensetzung bieten.
Künstliche Intelligenz: Transformation von Diagnostik und Personalisierung
Künstliche Intelligenz (KI) entwickelt sich zu einem leistungsstarken Werkzeug für die Diagnose und Behandlung des Syndroms des trockenen Auges. Maschinelle Lernalgorithmen können große Mengen an Daten aus Bildgebungsverfahren, Tränenanalysen und Patientenberichten verarbeiten, um Muster zu erkennen, die für Kliniker möglicherweise nicht offensichtlich sind. Diese Algorithmen können schnelle und äußerst präzise Diagnosen liefern, selbst bei komplexen oder atypischen Fällen.
KI-basierte Plattformen ermöglichen zudem personalisierte Behandlungspläne, indem sie Daten zur Krankheitsausprägung, zur Tränenzusammensetzung und zu Lebensstilfaktoren des Patienten integrieren. Durch die Analyse dieser Informationen kann KI gezielte Therapien vorschlagen, die Wirksamkeit der Behandlung vorhersagen und Patienten identifizieren, die ein erhöhtes Risiko für Krankheitsprogression haben.
Heimüberwachung und Patientenautonomie
Fortschritte in tragbaren Technologien und mobilen Gesundheits-Apps ermöglichen es Patienten, eine aktive Rolle im Management ihrer Symptome trockener Augen zu übernehmen. Smartphone-Apps können die Schwere der Symptome, Umweltfaktoren und die Therapietreue überwachen und bieten Echtzeit-Feedback, das den Patienten hilft, fundierte Entscheidungen über ihre Pflege zu treffen.
Tragbare Geräte, die mit Sensoren zur Messung von Luftfeuchtigkeit, Temperatur und Blinzelfrequenz ausgestattet sind, liefern zusätzliche Informationen zu Umwelt- und Verhaltensfaktoren, die zu trockenen Augen beitragen. Durch das Teilen dieser Daten mit Klinikern können Patienten eine individuellere und reaktionsfähigere Betreuung erhalten, was die Therapietreue und die langfristigen Ergebnisse verbessert.
Die Zukunft der Diagnose und Behandlung trockener Augen
Die Integration von fortschrittlichen Bildgebungstechnologien, Biomarker-Analysen und künstlicher Intelligenz in die klinische Praxis verändert die Diagnose und Behandlung des Syndroms des trockenen Auges grundlegend. Diese Technologien erhöhen nicht nur die diagnostische Präzision, sondern ebnen auch den Weg für eine Präzisionsmedizin, bei der die Behandlung an die einzigartigen Bedürfnisse jedes Patienten angepasst wird. Durch die Kombination moderner Werkzeuge mit patientenzentrierten Ansätzen verspricht die Zukunft der Versorgung von trockenen Augen bessere Ergebnisse, eine höhere Lebensqualität und ein tieferes Verständnis dieser komplexen Erkrankung.
Behandlungsansätze für trockene Augen: Ein umfassender Leitfaden
Die Behandlung des Syndroms des trockenen Auges (DES) erfordert einen vielschichtigen Ansatz, der sowohl die Symptome als auch die zugrunde liegenden Ursachen der Erkrankung adressiert. Von rezeptfreien Lösungen bis hin zu fortgeschrittenen medizinischen Interventionen haben sich die Behandlungsmethoden weiterentwickelt, um verschiedene Schweregrade und Typen von trockenen Augen abzudecken. Durch die Anpassung der Therapien an die individuellen Bedürfnisse können Kliniker eine wirksame Linderung bieten und die langfristigen Ergebnisse für die Patienten verbessern.
Erstbehandlung: Künstliche Tränen und feuchtigkeitsspendende Gele
Bei leichten Fällen von trockenem Auge sind rezeptfreie künstliche Tränen und feuchtigkeitsspendende Gele die Grundlage der Behandlung. Diese Produkte ergänzen den natürlichen Tränenfilm und bieten sofortige Linderung bei Trockenheit und Unbehagen. Künstliche Tränen sind in verschiedenen Viskositäten erhältlich, wobei flüssigere Formulierungen für den Tag geeignet sind, während dickere Gele nachts länger anhaltenden Schutz bieten.
Patienten mit Konservierungsmittelunverträglichkeit profitieren häufig von konservierungsmittelfreien Formulierungen, die das Risiko zusätzlicher Reizungen verringern. Allerdings behandeln künstliche Tränen nur vorübergehend die Symptome und nicht die Ursachen des Syndroms des trockenen Auges, daher sollten sie als Teil einer umfassenderen Managementstrategie verwendet werden.
Verschreibungspflichtige Medikamente: Gezielte Behandlung von Entzündungen und Tränenproduktion
Bei mittelschweren bis schweren trockenen Augen sind oft verschreibungspflichtige Medikamente notwendig, um Entzündungen zu reduzieren und die Tränenproduktion wiederherzustellen. Zwei weit verbreitete Medikamente sind:
-
Ciclosporin (Restasis): Dieses Immunsuppressivum reduziert Entzündungen der Augenoberfläche und erhöht die Tränenproduktion im Laufe der Zeit. Es ist besonders hilfreich bei Patienten mit entzündlich bedingtem trockenem Auge, wie beim Sjögren-Syndrom oder bei Dysfunktion der Meibom-Drüsen.
-
Lifitegrast (Xiidra): Dieses Medikament hemmt die Bindung des lymphozytenfunktion-assoziierten Antigens-1 (LFA-1) an das interzelluläre Adhäsionsmolekül-1 (ICAM-1) – ein wichtiger Entzündungsweg der Augenoberfläche. Lifitegrast lindert sowohl die Symptome als auch die Anzeichen des Syndroms des trockenen Auges.
Weitere entzündungshemmende Mittel, darunter kortikosteroidhaltige Augentropfen, können kurzfristig zur Kontrolle akuter Entzündungen eingesetzt werden. Eine langfristige Anwendung ist jedoch aufgrund möglicher Nebenwirkungen wie erhöhtem Augeninnendruck und Kataraktbildung begrenzt.
Fortgeschrittene interventionelle Verfahren
Für Patienten mit anhaltendem oder therapieresistentem trockenem Auge bieten fortgeschrittene interventionelle Verfahren gezielte Lösungen:
-
Punktuelle Plugs: Diese kleinen Geräte werden in die Tränenkanäle eingesetzt, um den Abfluss der Tränen zu blockieren und die Tränenretention auf der Augenoberfläche zu erhöhen. Punktuelle Plugs sind besonders nützlich bei wasserdefizitärem trockenem Auge und können je nach Bedarf temporär oder permanent sein.
-
Thermische Pulsationstherapie (z. B. LipiFlow): Diese Therapie wurde entwickelt, um die Dysfunktion der Meibom-Drüsen zu behandeln. Sie verwendet kontrollierte Wärme und Pulsationen, um die Meibom-Drüsen zu entblocken und die Lipidsekretion zu verbessern. Eine bessere Lipidschicht stabilisiert den Tränenfilm und reduziert die Verdunstung.
-
Intensive gepulste Lichttherapie (IPL): Ursprünglich für dermatologische Erkrankungen entwickelt, gewinnt die IPL-Therapie zunehmend an Beliebtheit zur Behandlung der Meibom-Drüsen-Dysfunktion. Sie reduziert Entzündungen, verbessert die Drüsenfunktion und optimiert die Qualität der Lipidschicht des Tränenfilms.
Diese Verfahren, die häufig in der Arztpraxis durchgeführt werden, bieten eine langfristige Linderung für Patienten mit chronischen oder schweren Symptomen, insbesondere wenn herkömmliche Therapien nicht ausreichend sind.
Ganzheitliche und lebensstilbasierte Ansätze
Zusätzliche Therapien und Änderungen des Lebensstils sind ein wesentlicher Bestandteil des Managements des chronischen Syndroms des trockenen Auges, da sie sowohl Umweltreizstoffe als auch systemische Faktoren berücksichtigen. Die wichtigsten Strategien beinhalten:
-
Ernährungsumstellungen: Omega-3-Fettsäuren, die in Fischöl und Leinsamen enthalten sind, reduzieren Entzündungen und verbessern die Funktion der Meibom-Drüsen. Ebenso ist eine ausreichende Hydratation entscheidend für die Aufrechterhaltung eines gesunden Tränenfilms.
-
Umweltveränderungen: Die Reduzierung der Exposition gegenüber Klimaanlagen, Heizsystemen und anderen Umgebungen mit niedriger Luftfeuchtigkeit kann die Tränenverdunstung minimieren. Luftbefeuchter sind besonders hilfreich, um die Feuchtigkeit in geschlossenen Räumen zu erhalten.
-
Warme Kompressen und Lidpflege: Regelmäßige Anwendung warmer Kompressen auf die Augenlider hilft, die festsitzenden Öle in den Meibom-Drüsen zu verflüssigen und freizusetzen. In Kombination mit sanften Lidmassagen und -reinigungen verbessern diese Praktiken die Drüsenfunktion und die Tränenverteilung.
Neue und alternative Therapien
Laufende Forschung erweitert kontinuierlich die Bandbreite der Behandlungsmöglichkeiten für das Syndrom des trockenen Auges. Neue Therapien wie biologische Präparate, die auf spezifische Entzündungswege abzielen, und regenerative Methoden mit autologen Serum-Augentropfen bieten Hoffnung für Patienten mit schweren oder hartnäckigen Symptomen. Natürliche Heilmittel wie Aloe-Vera- oder Honig-Augentropfen gewinnen ebenfalls an Aufmerksamkeit aufgrund ihrer entzündungshemmenden und antimikrobiellen Eigenschaften.
Personalisierter Ansatz zur Behandlung des trockenen Auges
Die vielfältige Natur des Syndroms des trockenen Auges erfordert einen personalisierten Behandlungsplan, der Schweregrad, Typ und zugrunde liegende Ursache berücksichtigt. Während rezeptfreie Lösungen und Änderungen des Lebensstils für leichte Fälle ausreichen, sind fortgeschrittene Therapien und interventionelle Verfahren für schwerere oder komplexe Fälle unerlässlich. Durch die Kombination von medizinischen Behandlungen mit ganzheitlicher Pflege können Kliniker umfassende Lösungen anbieten, die sowohl die Augengesundheit als auch die Lebensqualität von Patienten mit trockenem Auge verbessern.
Leben mit chronisch trockenem Auge: Perspektiven der Patienten
Das Leben mit chronischem Syndrom des trockenen Auges beinhaltet oft den Umgang mit einer Vielzahl physischer, emotionaler und praktischer Herausforderungen. Ständiger Unkomfort, Sehstörungen und der Bedarf an dauerhafter Behandlung können jeden Aspekt des täglichen Lebens beeinflussen – von der Arbeitsleistung bis zu sozialen Interaktionen. Das Verständnis der Patientenperspektive ist entscheidend für eine Versorgung, die ihren einzigartigen Bedürfnissen gerecht wird.
Viele Menschen mit trockenen Augen berichten von Frustration über die Unvorhersehbarkeit ihrer Symptome. Schwankungen im Unwohlsein, verstärkt durch Umweltfaktoren wie Wetter oder lange Bildschirmarbeit, erschweren die Planung von Aktivitäten oder die Aufrechterhaltung eines konsistenten Lebensrhythmus. Diese Unvorhersehbarkeit führt häufig zu erhöhter Angst und einem Gefühl der Hilflosigkeit.
Integrative und ganzheitliche Ansätze für das Management von trockenen Augen
Das integrative Management des Syndroms des trockenen Auges kombiniert konventionelle medizinische Behandlungen, natürliche Heilmittel und Änderungen des Lebensstils für eine umfassende Versorgung. Dieser Ansatz erkennt an, dass trockenes Auge eine vielschichtige Erkrankung ist, die eine individualisierte und patientenorientierte Strategie erfordert.